Somatopsychologie
Kann man aus den Blutwerten erkennen, warum ein Mensch unter massiven Stimmungsschwankungen leidet? Psychische Störungen sind nicht immer psychisch bedingt, eine Fülle von organischen Erkrankungen und anderen externen Faktoren können dazu führen, dass jemand nicht mehr belastbar ist, Ängste und Depressionen oder sogar Halluzinationen und Wahnvorstellungen entwickelt. Sogar falsche Ernährung kann einen Menschen „verrückt“ machen.
Eine Krankheitsgeschichte
Tina leidet unter massiven emotionalen Schwankungen: „Momente der Klarheit und des inneren Friedens werden gefolgt von Augenblicken der Verwirrung und inneren Aufruhr“, erzählte sie mir. „Dann heule ich, fühle mich wertlos. Kurz danach Zustände von Erregung, Ruhelosigkeit und extremer Empfindlichkeit. Mal bin ich hochgradig kreativ, dann wieder total zerstreut und renne kopflos von einer Sache zur nächsten.“
Für mich als Psychologen deuteten ihre Symptome zunächst auf eine emotionale Störung hin aus dem Formenkreis zwischen manisch-depressiver Erkrankung, Zyklothymie oder Rapid-Cycling, dem extrem-schnellen massiven Stimmungswechsel. Aber Tina leidet nicht ständig unter den emotionalen Entgleisungen. In der vorletzten Woche war sie voller Energie und positiver Gefühle, ihre Stimmung war absolut normal und sie war motiviert künstlerisch zu arbeiten. Dann setzten plötzlich Anfällen von Herzrasen ein, dauerhafte Übelkeit, plötzliches Erbrechen. Am schlimmsten waren die akuten Schmerzen in der Wirbelsäule, die sie bei jeder Bewegung wie ein Elektroschock durchzuckten. Danach fühlte sich der linke Arm tagelang kraftlos und taub an und sie hatte Schmerzen im Hals- und Schulterbereich. Hinzu kamen Schwindelanfälle und eine unerklärliche Gier nach allem, was süß schmeckt. Erst nach 3-4 Tagen bessert sich der Zustand allmählich. Diese Krankheitsschübe treten seit Jahren periodisch auf und sie sah Zusammenhänge mit ihrem Menstruationszyklus. Tina hat einen jahrelangen Leidensweg hinter sich. Schon im Alter von drei Jahren war sie in kinderpsychiatrischer Behandlung, weil sie unter massiven Alpträumen litt, in denen sie schrie und jedem das Gesicht zerkratzte, der ihr dann zu nahe kam. Daraufhin wurde ihr verboten Süßigkeiten zu essen und Cola zu trinken. In der Schulzeit verhielt sie sich rebellisch, hyperaktiv und eckte ständig an. Jahrelang war ihr ständig schwindelig. Ihre Menstruation kam so unregelmäßig, dass sie bereits ab dem 13. Lebensjahr eine Hormonpille einnehmen sollte. Mit 17 traten Funktionsstörungen der Leber auf und unklare Schmerzzustände. Danach kam es zu Phasen schwerer Depression und schon mit 19 schluckte sie Antidepressiva und später Antipsychotika, bis sie erkannte, dass ihr Zustand dadurch zunehmend schlechter wurde. Strenggenommen wurde ihre Verfassung durch sämtliche Medikamente schlechter, egal was man ihr verordnete. Also ließ sie alles weg und weigert sich heute sogar Schmerztabletten zu nehmen, selbst wenn sie das Gefühl hat, dass es ihr die Gedärme zerreißt. Nachdem ihr ein Weisheitszahn entfernt wurde, litt sie drei Wochen lang unter Herzrasen, extremen Bauchschmerzen und paranoiden Gedanken, die an eine schwere Psychose denken ließen. An ihr wurden alle möglichen Behandlungen ausprobiert, ohne dass es zu einer wirklichen Heilung kam. Fehldiagnosen waren z.B. Reizdarm-Syndrom, Somatisierungsstörung, Depression, Borderline und Schizophrenie. Alles weit gefehlt. Um hier auf die richtige Diagnose zu kommen, muss auch der Seelenklempner einmal die eingeschulten Denkwege verlassen und lernen in medizinischer Terminologie zu denken.
Erst als Tina Anfang 30 war, erkannte ein Arzt, dass sie unter Porphyrie leidet, einer erblich bedingten Stoffwechselerkrankung, die mit einer Störung im Aufbau des roten Blutfarbstoffs einhergeht. Je nachdem welches Enzym der Blutbildung einen Schaden aufweist, reichern sich bestimmte Zwischenprodukte in den Organen an und verursachen eine Fülle von Symptomen, die auf den ersten Blick absolut nicht zusammenzupassen scheinen. Typisch ist die Rotfärbung des Urins nach längerem Stehen. Häufig sind kolikartige Bauchschmerzen. Bei anderen Patienten mit der kutanen Form auch starke Lichtempfindlichkeit und Veränderungen der Haut. Kohlenhydratzufuhr bessert tatsächlich die Symptome; Progesteron, ein weibliches Sexualhormon, fördert das Entstehen eines Krankheitsschubes. Aufgrund von Funktionsstörungen der Leber verschlimmern nahezu alle Medikamente den Zustand. Viele Betroffene leiden unter neurologischen Symptomen wie die von Tina geschilderten Nervenschmerzen im Rückgrat. Hinzu kommen psychische Symptome angefangen von abruptem Stimmungswechsel über Depressionen und Ängsten bis hin zu schizophrenie-artigen Symptomen, zum Teil mit Wahnvorstellungen und Halluzinationen. An der Universitätsklinik im türkischen Bornova-Izmir berichteten Ender Altintoprak und seine Kollegen jüngst in einer aktuellen Studie z.B. von einem Patienten, der im akuten Porphyrie-Anfall wahnhaft war und versuchte Suizid zu begehen.
Somatopsychologie ist nicht Psychosomatik
Porphyrie ist eine wenig bekannte, aber typische Erkrankung aus dem Formenkreis der Somatopsychologie. Was aber ist „Somatopsychologie“? Das Gegenteil, die Psychosomatik, ist heute jedem geläufig, zum Beispiel in Form von Bauchschmerzen vor einer Prüfung. Psychosomatik bedeutet, dass psychische Probleme körperliche Symptome verursachen können. Eine typische psychosomatische Erkrankung ist z.B. die Magersucht, bei welcher der Körper als Folge seelischer Konflikte in den Zustand erheblicher Auszehrung kommt. Zwischen körperlichen und psychischen Prozessen besteht aber eine enge Wechselwirkung, d.h. der Verlauf der Ursachen kann auch aus der Gegenrichtung kommen. Während bei der Psychosomatik Denken und Gefühle körperliche Funktionen nachhaltig stören, können umgekehrt auch organische Erkrankungen massive Auswirkungen auf emotionale und kognitive Prozesse ausüben. Eine Fülle von körperlichen („somatischen“) Krankheiten verursacht direkt oder indirekt psychische Probleme. Während die Psychosomatik seit ihrer Begründung durch Georg Groddeck (1866-1934) inzwischen schon weit über 100 Jahre im Zentrum des wissenschaftlichen Interesses steht, führt die Somatopsychologie sonderbarerweise ein weitgehend unbeachtetes Schattendasein und kaum jemand kennt diesen Begriff. Dabei ist dieses Fach einer der spannendsten Zweige aus dem Bereich der medizinischen Psychologie, denn um zur richtigen Diagnose zu kommen braucht es eine Fülle von spezifischem Hintergrundwissen. Fast immer ist ein geradezu detektivisches Gespür notwendig, um das Puzzle der einzelnen Symptome korrekt zusammenzusetzen und zur richtigen Diagnose zu kommen.
Psychische Störungen durch Ansteckung
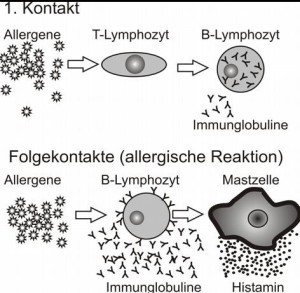
Gerade schreibt Dorothe, eine Kollegin mir in einer E-Mail, dass sie eine akute Erkältung mit Halsschmerzen von der ganz üblen Sorte hat. Sie fühlt sich schlapp, kann sich absolut nicht mehr konzentrieren und wird sich nun besser ins Bett legen. Ich wünsche ihr auf digitalem Weg gute Besserung. Schon ein banaler grippaler Infekt, also strenggenommen nur eine Erkrankung des Körpers, bewirkt eine Fülle von psychischen Veränderungen. Wenn Krankheitskeime den Körper verseuchen, verständigen die frei beweglichen Zellen des Immunsystems sich via Ausschüttung spezieller Botenstoffe. Diese als Immunpeptide bezeichneten Moleküle dienen in erster Linie dazu, um B-Lymphozyten und Killerzellen Bescheid zu geben, dass gefährliche Bakterien in den Körper eingedrungen sind. Es gibt aber auch im Gehirn, bevorzugt im Limbischen System, Empfangsstationen dafür. Sobald das ZNS Kenntnis davon bekommt, dass das körpereigene Abwehrsystem dabei ist sich hochzufahren, produziert es über Ausschüttung von Neuropeptiden und Neurotransmittern das typische Krankheitsgefühl. Die Bazillen im Nasen-Rachenbereich verursachen zwar Schmerzen, was uns aber insgesamt so schlapp werden lässt, ist eine Reaktion, die das Gehirn selbst produziert. Im Liegen und unter Ruhe funktioniert das Immunsystem deutlich besser, läuft man dagegen weiterhin herum und hat sogar noch Stress, wird das Immunsystem gedrosselt und die Krankheit verschleppt. Also zwingt unser Gehirn uns im Krankheitsfall durch die aktive Herstellung von Gefühlen wie Unwohlsein und Schlappheit dazu, besser im Bett zu bleiben. Ausgiebige Konzentrationsstörungen sogar dafür, dass wir ohnehin kaum etwas Sinnvolles abarbeiten können. Und noch mehr: Unter einer beginnenden Erkältung werden die meisten Menschen introvertierter und neigen zum Rückzug aus dem sozialen Umfeld. Man will seine Ruhe haben und das ist auch gut so, denn dies hat den biologischen Sinn, dass hierdurch die Ausbreitung der Erkrankung durch Ansteckung eingedämmt wird.
Problematisch werden diese psychischen Auswirkungen eines aktivierten Immunsystems, wenn die Entzündung chronisch geworden ist. Patienten mit Allergien leiden eben nicht nur an Juckreiz, Niesen oder Durchfällen, sondern auch eine auf niedrigem Niveau chronisch vor sich dahin flackernde Immunreaktion hat psychische Veränderungen zur Folge. Mitunter reichen schon kleine Entzündungen, die sich irgendwo im Körper versteckt haben und ansonsten kaum Beschwerden verursachen, dafür aus, dass jemand sich über Wochen und Monate hinweg beständig irgendwie elend fühlt, keine rechte Kraft mehr hat, morgens wie gerädert aufsteht, häufig unter Kopfschmerzen leidet, auf der Arbeit unzählige Fehler macht und sich aus dem sozialen Umfeld immer weiter zurückzieht. Wenn die Ärzte dann nicht gründlich genug suchen und die Entzündung nicht finden, wird gar zu gerne eine Depression diagnostiziert und der Patient zum Psychotherapeuten geschickt.
Es gibt weitere ansteckende Erkrankungen, die langfristig zu sehr viel schwereren psychischen Störungen führen, da sie Schäden im Gehirn anrichten. Typisch hierfür ist z.B. die Borreliose. Nach Angaben des Robert-Koch-Instituts erkranken alleine in Deutschland pro Jahr bis zu 100.000 Personen neu daran. Die Lyme-Borreliose wird übertragen durch das Bakterium Borrelia burgdorferi über Zecken und zum Teil auch über Mücken und Stechfliegen. Borrelien setzen sich schnell im Gewebe fest, wo sie nur schwer zu bekämpfen sind. Meist kann diese Erkrankung zwar durch Antibiotika ausgeheilt werden, in manchen Fällen bleibt die Borreliose aber auch chronisch bestehen oder sie tritt schubweise mit monate- oder jahrelangen symptomfreien Zeiten auf. Bei etwa 10% der Erkrankten wird das ZNS infiziert, dann kann es zu Entzündungen von Nerven (Polyneuropathie), der Hirnhäute (Meningitis) und des Gehirns kommen (Enzephalitis). Dieser Zustand ist lebensbedrohlich. Auch wenn die Patienten diese Erkrankung überleben, leiden viele künftig unter chronischen Kopfschmerzen, ständiger Müdigkeit, Schwindelgefühlen, schneller Erschöpfbarkeit, Konzentrationsproblemen und unter Veränderungen ihrer Persönlichkeit. Eine andere ansteckende Erkrankung, die gleichfalls zu psychischen Problemen führt, ist AIDS. Bei dieser durch das Humane Immundefizienz Virus (HIV) erworbenen Immunschwäche kommt es in der Endphase zunehmend zu neuropsychologischen Störungen mit Konzentrations-, Denk- und Gedächtnisdefiziten, bis hin zur HIV-Demenz, oft gepaart mit einer hirnorganisch bedingte Wesensveränderungen.
Krankheit macht depressiv
Gerade AIDS-Betroffene haben aber schon viel früher psychische Störungen in Form von Depressionen und Ängsten, da die Diagnosestellung Entsetzen hervorruft. Daher sind viele dieser (eigentlich körperlich kranken) Patienten beim Psychotherapeuten durchaus gut aufgehoben, denn schlimme organische Krankheiten führen sekundär immer zu psychischen Störungen. Sekundär bedeutet hierbei, dass jede schwerwiegende Erkrankung auch emotionale und kognitive Reaktionen nach sich zieht. Erkrankungen wie z.B. ein schwerer Unfall, massive Atemnot bei einer Lungenentzündung oder das Entdecken von Blut im Urin lösen beim Betroffenen zum einen akute Ängste bis hin zu Panikzuständen aus. Langdauernde chronische körperliche Erkrankungen führen zudem zu Persönlichkeitsveränderungen, insbesondere zu Depressionen mit sozialem Rückzug, manchmal zu anklammerndem Verhalten an Bezugspersonen und Ärzte, oft aber auch zu erhöhter Reizbarkeit und aggressiven Verhaltensweisen anderen gegenüber. Ebenso können Unfälle mit Amputationen, Querschnittlähmung oder Entstellung des Gesichts zu schweren Depressionen führen. Chronische Hauterkrankungen wie z.B. die Neurodermitis erzeugen durch ständigen Juckreiz Gefühle der Hilflosigkeit, Konzentrationsdefizite durch Übermüdung, sowie Minderwertigkeitsgefühle durch die äußere Entstellung. Der Psychoonkologe Volker Tschuschke an der Universität Köln wies in etlichen Arbeiten darauf hin, dass insbesondere die Diagnose eines bösartigen Krebstumors immer zu erheblichen psychischen Reaktionen und langfristiger Belastung führt. Typische Folge ist z.B. das Fatigue-Syndrom mit massiver emotionaler Erschöpfung.
Derartige reaktive psychische Störungen bilden aber nur einen Teilbereich der Somatopsychologie, denn es gibt eine Vielzahl von somatischen Erkrankungen, die unmittelbar psychische Veränderungen nach sich ziehen. Hierzu gehören insbesondere angeborene (genetisch-bedingte) Erkrankungen, endokrin-metabolisch verursachte Stoffwechselstörungen, direkte neurologische Schäden des Gehirns wie auch Erkrankungen anderer Organe und Infektionen. Darüber hinaus kann sogar eine falsche Ernährung zu psychischen Störungen führen.
Die Gene und die Psyche
Nicht nur unser körperliches Aussehen haben wir von unseren Ahnen geerbt, sondern auch Charaktereigenschaften und Intelligenz sind mehr oder minder genetisch bedingt. Das Down-Syndrom (auch als Mongolismus oder Trisomie-21 bezeichnet) ist ein bekanntes Beispiel dafür, wie sehr eine genetische Störung erhebliche Einflüsse auf die Psyche haben kann. Bei den Betroffenen ist das 21. Chromosom dreifach vorhanden, d.h. sie haben 47 statt der üblichen 46 Chromosomen. Die Kinder sind an ihrem Aussehen leicht zu erkennen, sie haben ein rundes Gesicht, eine platte Nase und die typische schrägstehenden Lidfalten am Auge, sie sind meist kleinwüchsig mit kurzen Gliedern und haben eine Neigung zum Fettansatz am Bauch. Neben diesen körperlichen Merkmalen zeigen sie oft ein typisches Persönlichkeitsprofil. Es handelt sich überwiegend um fröhliche, liebebedürftige und lebensbejahende Menschen, die meisten sind hilfsbereit, sie verhalten sich offen und kontaktbereit und verfügen über erstaunliche Stärken im Sozialbereich, z.B. wenn es darum geht Streitigkeiten zu schlichten. Auf der einen Seite haben sie zwar ein hohes Risiko für Entwicklungsverzögerungen und Intelligenzdefizite (allerdings sind auch Fälle mit Universitätsabschluss dokumentiert), auf der anderen Seite verfügen sie nicht selten über ein außergewöhnlich hohes Musikverständnis. Ähnliche aber weniger bekannte Erkrankungen, bei denen der genetische Schaden auch den Charakter beeinflusst sind z.B. der Morbus Krabbe, das Katzenschrei-Syndrom oder das Elfin-Face-Syndrom, bei dem die Kinder mit großen Augen und Stupsnase wie kleine Elfen aussehen. Ovsanna Leyfer stellte an der Universität in Bosten in einer aktuellen Studie gerade fest, dass die Kinder mit diesem Syndrom generell eine höhere Ängstlichkeit zeigen als gleichaltrige Kinder und folgerte daraus, dass auch die Neigung zu Phobien genetisch vorherbestimmt ist.
Nicht sehr positive Auswirkungen auf die Psyche hat die Chorea Huntington, eine weitere genetisch bedingte Störung, die nach Ausbruch der Krankheit erhebliche psychische Veränderungen nach sich zieht. Es handelt sich um eine dominant vererbte neuro-degenerative Hirnerkrankung. Erste Symptome treten oft erst um das 40. Lebensjahr herum auf. Lange bevor die typischen Bewegungsstörungen entstehen, die der Krankheit den Namen gegeben haben („choreia“ = Tanz) kommt es zu Persönlichkeitsveränderungen mit Reizbarkeit, Aggressivität und impulsivem Verhalten, z.T. aber auch zu Ängsten und Depressionen. Nicht selten landen die Betroffenen zu diesem Zeitpunkt beim Psychotherapeuten. Die Diagnose wird oft erst eindeutig, wenn dann einige Jahre später eine typische Bewegungsunruhe einsetzt und es zunehmend mehr zu heftigen, unkontrollierbaren Bewegungen („Veitstanz“) mit Grimassieren, Schleudern von Armen und Beinen, sowie Sprachschwierigkeiten kommt. In der letzten Phase verharren die Gliedmaßen durch erhöhte Muskelspannung stundenlang in schmerzhaften Fehlstellungen, hier tauchen dann weitere psychische Veränderungen mit Intelligenzdefiziten, Gedächtnisstörungen, Desorientierung und z.T. sogar zu Wahnvorstellungen auf. Christian Roth und seine Kollegen am Zentrum für Soziale Psychiatrie Kurhessen beschrieben jüngst einen Chorea-Patienten, der durch seine Wahnideen sogar seine Ehefrau so stark beeinflusst hatte, dass auch sie schließlich sonderbares Verhalten zeigte. Die letzte Phase ihres Lebens verbringen die Betroffenen schließlich in einem Zustand von Verwirrtheit und Demenz.
Letztlich immer schuld: Das Gehirn
Schuld an den Persönlichkeitsveränderungen von Chorea-Patienten ist die mit der Erkrankung verbundene Schädigung des hinter der Stirn gelegenen Hirnteils. Was uns als individuelle Persönlichkeit ausmacht, liegt genau in diesem Bereich, dem sogennanten orbitofrontalen Kortex. Hier sind individuelle Charaktereigenschaften und Sozialverhalten verankert und ein Unfall mit Schädel-Hirn-Trauma, eine Blutung oder ein Tumor in diesem Areal kann einen völlig anderen Menschen aus jedem von uns machen. Der praktisch in jedem neuropsychologischen Lehrbuch beschriebene klassische Fall ist Phineas Gage (1823-1860), ein Eisenbahnarbeiter, dem bei einem Unfall der Frontallappen des Gehirns zerstört wurde. Intelligenz, Gedächtnis, Sprache und Wahrnehmungsvermögen waren danach weitgehend wie vorher, aber aus dem früher besonnenen, freundlichen und ausgeglichenen Arbeiter war ein kindischer, impulsiver und unzuverlässiger Mann geworden. Nicht selten werden auch Tumore im Stirnhirn dadurch auffällig, weil ein Mensch sich zunehmend mehr persönlichkeitsfremd verhält, d.h. Verhaltensweisen zeigt, die diametral zum früheren Charakter stehen.
Abhängig davon, wodurch die Schädigung des Gehirns entstanden ist, wie groß die Läsion ist und wo exakt sie liegt, zeigen die Betroffenen völlig unterschiedliche Handlungen. Die meisten sind extrem leicht ablenkbar; sehr viele zeigen eine erhebliche emotionale Labilität mit oft unpassenden Gefühlsäußerungen. Das Spektrum kann hier von grundloser Euphorie mit oberflächlicher Fröhlichkeit über Reizbarkeit und Wutausbrüchen ohne konkreten Anlass, bis hin zu Depressivität, ständiger Motivationslosigkeit und sozialem Rückzug mit völliger Apathie reichen. In einem 2003 erschienen Artikel wurde von mir und meinen Kollegen ein Patient beschrieben, der einen nicht enden-wollenden Lachanfall bekam, weil er seine Brille vergessen hatte, einen Psycho-Test daher gar nicht bearbeiten konnte, aber trotzdem munter die Aufgaben angekreuzt hatte.
Manche der Betroffenen neigen durch den Hirnschaden zur exzessiven Bedürfnisbefriedigung; sie essen und trinken z.B. ohne Rand und Band oder geben Geld, das sie in die Finger bekommen, für meist sinnlose Käufe sofort aus. Manche sind in ihrer Sexualität völlig ungehemmt, bieten jedem den Geschlechtsverkehr an oder es kommt vor, dass sie in der Öffentlichkeit Selbstbefriedigung betreiben. Etliche der Betroffenen mit Frontalhirnschäden haben Probleme beim Einhalten sozialer Konventionen, sie zeigen z.T. distanzloses und oft sogar peinliches Verhalten und rutschen mitunter in das Milieu kleinkrimineller Delikte ab, da sie kein Gefühl für das Unrechtmäßige ihres Tuns mehr haben. Typisch für viele Patienten mit degenerativen Veränderungen des Frontalhirns ist ein offenkundig zähflüssiges Denken, sie kleben regelrecht an einem Thema und können nicht aufhören, sich damit zu beschäftigen. Selten entstehen durch die Schädigung des Gehirns auch schizophrenie-ähnliche Symptome mit regelrechten Wahnvorstellungen und Halluzinationen, man spricht dann von einer organisch-bedingten Psychose.
Ist Ihr Lebensabschnittspartner frühmorgens immer muffelig und übel gelaunt? Der Normdruck-Hydrocephalus ist eine völlig andere, aber selten korrekt diagnostizierte Störung. Das Gehirn schwimmt in Liquor cerebrospinalis, einer Flüssigkeit, die fortlaufend im Gehirn gebildet wird und auch wieder abgebaut werden muss. Das funktioniert mitunter nicht korrekt. Bei Erwachsenen kann es durch den Liquorstau zu einem Überdruck kommen, der aber manchmal nur nachts bemerkbar, tagsüber aber völlig normal ist. Die Betroffenen leiden unter typischen Kopfschmerzen nachts und morgens, haben Startschwierigkeiten am frühen Morgen, zeigen erhöhte Reizbarkeit und zunehmende Wesensveränderungen. Unbehandelt kann der Normdruck-Hydrocephalus über die Jahrzehnte hinweg letztlich dann sogar in eine Demenz einmünden.
Die Neurologie ist reich an Beschreibungen von Patienten, die durch Erkrankungen des Gehirns auch schwerwiegende Persönlichkeitsveränderungen zeigen. Bekannt ist z.B. das Tourette-Syndrom, bei dem die Betroffenen anfallsweise nicht-unterdrückbare Bewegungs-Tics zeigen, z.B. Grimassieren, Blinzeln, Nasenrümpfen oder Kopfwerfen, aber zusätzlich auch Schimpfworte aussprechen und obszöne Gesten machen, ohne dies böse zu meinen. Sie können es einfach nicht steuern. Das Urbach-Wiethe-Syndrom ist eine selten vorkommende Erkrankung mit selektiver Verkalkungen der Amygdala, einem Teil des limbischen Systems. Die Betroffenen können die emotionale Bedeutung von Gesichtsausdrücken nicht erschließen. Auch können sie der Emotion Angst keine Bedeutung mehr zuordnen, d.h. weder beschreiben, wie ein ängstliches Gesicht aussieht noch verspüren sie selbst Angst. Die Beeinträchtigung hat verständlicherweise starke Auswirkungen auf das soziale Leben. Patienten, die in stark emotional getönten Situationen wie z.B. Lachen, Weinen, Überraschung oder Freude urplötzlich wie gelähmt dasitzen und nicht mehr sprechen können, werden fast immer als psychisch krank eingestuft. Sie leiden aber unter Kataplexie, einer Störung, die durch eine Schädigung des Gehirns verursacht wird. Eine andere neurologisch-bedingte Erkrankung ist z.B. das Cotard-Syndrom: Infolge einer Hirnschädigung sind die Betroffenen davon überzeugt, nicht mehr am Leben zu sein und innerlich zu verwesen. Beim Alien-Hand-Syndrom hat ein Mensch nach einer Läsion des Corpus callosum im Gehirn das Gefühl, die eigene Hand sei kein Teil des Körpers, da sie Bewegungen ausführt, der er gar nicht geplant hat. Beim Capgras-Syndrom dagegen hält der Betroffene nahestehende Personen plötzlich für Doppelgänger. Die Betroffenen sind z.B. davon überzeugt, die eigene Gattin sei gar nicht wirklich die Ehefrau, sondern irgendjemand habe sie durch einen identisch aussehenden Doppelgänger ersetzt. Ursache ist meist ein Hirnschaden, in demjenigen Hirnbereich, der für das Gefühl des Bekanntseins verantwortlich ist. Allerdings kommt das Capgras-Syndrom nicht nur bei neurologischen, sondern auch bei psychiatrischen Erkrankungen wie z.B. der Schizophrenie vor.
Dies führt zu der Frage, ob psychotische Erkrankungen wie die Schizophrenie wirklich etwas völlig anderes sind? Der Psychiater Bernhard Bogerts von der Uni Magdeburg konnte schon in den 1980er Jahren in einer Vielzahl von Studien nachweisen, dass schizophrene Patienten diffizile Veränderungen ihrer Gehirnstrukturen zeigen, bei denen die Hohlräume (Ventrikel) im Gehirn leicht vergrößert sind, bestimmt Zellschichten fallen zu dünn aus und oft zeigen sich minimale, aber statistisch bedeutsame Hinweise auf Schädigungen gerade im Bereich des Frontalhirns und der Schläfenlappen. Man vermutet daher, dass neben anderen Faktoren wie einer genetischen Belastung, Störung der Dopamin-Botenstoffe im Gehirn und schwerwiegenden Lebensereignissen auch ein neurologischer Hirnschaden mit zur Entstehung beitragen könnte. Schon lange weiß man, dass schwerwiegende Infektionen der Mutter während der Schwangerschaft Auswirkungen haben können, unter denen sich das Gehirn des Kindes anders entwickelt und es später eine unspezifische Anfälligkeit zeigt. Die Psychoneuroimmunologen Norbert Müller und Markus J. Schwarz von der Universitätsklinik in München prüfen sogar die Vermutung, ob es sich bei Schizophrenie um eine Autoimmunerkrankungen handeln könnte. Sie beschreiben ein Modell der Schizophrenie-Entstehung, bei dem eine vorgeburtliche Infektion zu einer Fehlbalance des Immunsystems führt, die langfristig zu einer Unterfunktion des Glutamatsystems führt, welches das Dopaminsystem beeinflusst.
Auch für andere Erkrankungen, die bislang geradezu als typisch psychisch galten, fand man inzwischen neurologische Veränderungen im Gehirn. An der Ruhr-Universität Bochum stellte zum Beispiel Boris Suchan an magersüchtigen Frauen fest, dass diese eine deutlich reduzierte Dichte grauer Nervenzellen in denjenigen Bereichen des Gehirns hatten, die mit der Verarbeitung von Körperbildern zu tun haben. Diese Patientinnen stufen sich selbst als zu fett ein, obwohl sie objektiv gesehen massives Untergewicht haben. Denkbar wäre eine Läsion in dem Hirnbereich, der das Bild unseres eigenen Körpers produziert. Sabine Herpertz an der Universität Rostock wies auf hirnorganische Veränderungen bei der Borderline-Persönlichkeitsstörung hin. Die betroffenen Patienten neigen unter anderem zu Impulsivität und selbstverletzendes Verhalten. Schon vor längerer Zeit wurde eine Fehlfunktion des Serotonin-Systems, eines bestimmten Botenstoffs im Gehirn, gefunden. Christine Norra von der RWTH in Aachen stellte bei Borderline-Kranken einen Zusammenhang zwischen Serotoninstoffwechsel und impulsivem Verhalten bei autorisch evozierten Potentialen fest. Aufgrund der Daten vermutete man, dass Borderline-Patienten schon auf einer sehr niedrigen Ebene eine reduzierte Kontrolle über die sensorische Verarbeitung eingehender Reize haben. Auch bei Depressionen weiß man, dass eine Unterfunktion dieses Serotoninsystems ausschlaggebend für das Ausmaß der Symptomatik ist. Ebenso sind Angsterkrankungen wie z.B. Phobien und Panikstörungen dadurch bedingt, dass im Gehirn das Noradrenalin-System eine übermäßige Aktivität zeigt, während gleichzeitig GABA, das wesentlichste hemmende System im Gehirn, nicht genug Ruhe auszustrahlen vermag. Über hirnorganische Veränderungen und Verschiebungen in der Balance von neuronalen Botenstoffen führt die aktuelle wissenschaftliche Forschung fast alle psychischen Störungen wieder auf ihre somatischen Grundlagen zurück.
Hormone singen uns den Baby Blues
Es sind aber nicht nur die Neurotransmitter, d.h. Botenstoffe, die sehr rasch auf Nervenzellen wirken, die für emotionale Entgleisungen verantwortlich sind. Jeder, den das Verliebtsein schon einmal schier um den Verstand gebracht hat, ahnt, dass es eine extrem tiefgreifende weitere Quelle in unserem Körper gibt, die unsere Stimmungen massiv beeinflusst: Die Hormone. Das sehr komplexe, im Gehirn von Hypothalamus und Hypophyse gesteuerte Hormonsystem hat etliche Zweigstellen im Körper verteilt, hierzu gehören z.B. Schilddrüse, Nebennieren, Bauchspeicheldrüse, Eierstöcke und Hoden. Hormone sind ebenfalls Botenstoffe, die in die Blutbahn abgegeben werden, sie wirken beträchtlich langsamer als Neurotransmitter, unterliegen meist phasenhaften Schwankungen mit einer Dauer zwischen Stunden und Monaten und modulieren auch im Zentralen Nervensystem viele Prozesse. Untersuchungen von Markus Hausmann und Ulrike Bayer an der Durham University in England konnten zum Beispiel zeigen, dass die Zusammenarbeit der beiden Hirnhälften in beträchtlichem Ausmaß von den Schwankungen der Sexualhormone abhängt und sich durch Hormonpräparate beeinflussen lässt.
Simpelstes Beispiel von Persönlichkeitsveränderungen unter dem Einfluss von Hormonen ist die Pubertät. Die typischen Selbstwertkrisen, Unzufriedenheit mit dem Aussehen, Rebellionen gegen Eltern und Lehrer sowie die Verwirrungen durch das andere Geschlecht in diesem Zeitraum werden letztlich von Hormonen ausgelöst. Kinder produzieren lediglich minimale Mengen an Sexualhormonen. Bei Beginn der Pubertät werden bei Mädchen in den Eierstöcken und Nebennieren dann deutliche höhere Mengen an Östrogenen produziert und bei Jungen nimmt die Ausschüttung von Testosteron drastisch zu. Jungen produzieren in geringer Menge aber auch Östrogene und Mädchen Testosteron. Bei beiden Geschlechtern kommt es hierdurch nicht nur zu den bekannten körperlichen Veränderungen, sondern auch zu Stimmungsschwankungen, starkem Anstieg der Libido und zu Identitätskrisen bis hin zu Depressionen durch Liebeskummer.
Obwohl man es als Elternteil manchmal gerne so sehen würde, gilt Pubertät gemeinhin nicht als psychische Erkrankung. Es gibt aber andere hormonell-bedingte Probleme, die durchaus Krankheitswert erreichen. Das Prämenstruelles Syndrom (PMS) und die Prämenstruelle dysphorische Störung mit schwererer depressiver Symptomatik sind zwei Beispiele für psychische Entgleisungen aufgrund von somatischen Hormonschwankungen. Für die männlichen Lebenspartner stets völlig unberechenbar setzen bei vielen Frauen in den Tagen vor Beginn der Menstruationsblutung nicht nur körperliche Symptome wie z.B. Abgeschlagenheit, Schlafstörungen und Berührungsüberempfindlichkeit, sondern auch Stimmungsschwankungen ein, die z.T. im raschen Wechsel zwischen Streitlust, Ängstlichkeit, und Weinerlichkeit schwanken können. Ursache ist eine Veränderung des Zusammenspiels von Östrogen und Progesteron. Ebenfalls von Krankheitswert kann die Wochenbettdepression sein, im englischen Sprachgebrauch als „Baby Blues“ bezeichnet. Direkt nach der Entbindung kommt es zu erheblichen Hormonschwankungen, d.h. Progesteron und Östrogen, die in der Schwangerschaft einen hohen Spiegel hatten, sinken plötzlich ab. Hierdurch entsteht bei 50-70% der Mütter eine erhebliche emotionale Labilität. Sie liegen im Bett und weinen, obwohl es dem Baby phantastisch geht. Ein Teil der Mütter entwickelt sogar eine regelrechte Depression mit Gefühlen von Hoffnungslosigkeit, innerer Leere und Schuldgefühlen, da sie glauben, keine Liebe zum Säugling empfinden zu können.
Es müssen bei weitem nicht immer nur die Sexualhormone sein, die uns die Stimmung verderben. Die wohl bekannteste hormonell-bedingte Störung aus dem Spektrum der Somatopsychologie ist die Fehlfunktion der Schilddrüse. Die Schilddrüse produziert zwei Hormone, die meist mit T3 und T4 abgekürzt werden. Beim Erwachsenen fallen die Symptome einer beginnenden Unterfunktion (Hypothyreose) kaum auf, es kommt zu unspezifischer Müdigkeit, trockener Haut, rauer Stimme, Pulsverlangsamung bei ohnehin niedrigem Blutdruck, grundloser Gewichtszunahme und sexuellen Störungen. Typisch sind Antriebsmangel und depressive Stimmung. Auffälliger sind die Symptome der Hyperthyreose, das heißt einer Überfunktion der Schilddrüse, die zu große Mengen der Schilddrüsenhormone T3 und T4 produziert. Die Betroffenen leiden unter Anfällen von Herzrasen, mit Schweißausbrüchen und Atemnot. Hinzu kommen Schlafstörungen, Gewichtsverlust trotz Heißhungers, Ruhelosigkeit, Angespanntheit, Unkonzentriertheit und vor allem schnelle Stimmungsschwankungen (Reizbarkeit, Ängstlichkeit, Depression). Eine sonderbare Variante ist die nach einem japanischen Arzt benannte Hashimoto-Thyreoiditis, eine Autoimmunerkrankung mit chronischer Schilddrüsenentzündung. Die Betroffenen leiden zunächst jahrelang unter den Symptomen einer Überfunktion, dann durch Untergang des entzündeten Gewebes dauerhaft aber unter einer Unterfunktion der Schilddrüse.
Eine weitere psychoaktive hormonelle Büchse der Pandora sind die Nebennieren. Man trennt anatomisch das Nebennierenmark, hier werden Adrenalin und Noradrenalin hergestellt und die Nebennierenrinde, sie bildet unter anderem das Stresshormon Cortisol und Sexualhormone. Der Begriff „Adrenal Fatigue“ bezeichnet eine klinisch noch nicht auffällige Schwäche der Nebennieren als Folge von chronischem Stress. Als Anpassung an bedrohliche Situationen produziert die Nebenniere zunächst vermehrt Adrenalin und Cortisol, aber weniger Sexualhormone wie z.B. Testosteron. Nach Jahrzehnten chronischen Stresses bricht das System jedoch in sich zusammen, die Hormonproduktion der Nebennieren vermindert sich rapide. Typische Symptome sind Schlafstörungen, Schwindel, Erschöpfung, Konzentrationsdefizite, Leistungsversagen, Depressionen und Potenzschwierigkeiten mit Libidoverlust.
Zugehörig zu diesem anatomischen Bereich des menschlichen Körpers gibt es eine Gruppe von Patienten, die so gesund aussehen als kämen sie gerade aus dem Urlaub zurück. Von einer Addison-Krankheit Betroffene leiden unter einer zunehmenden Zerstörung der Nebennierenrinde. Es entsteht ein Hormon-Mangel vor allem an dem Stresshormon Cortisol und an Aldosteron, das den Wasser- und Elektrolythaushalt und damit den Blutdruck reguliert. Als Versuch einer Kompensation des Mangels stellt das Gehirn mehr ACTH her, ein Hormon, das die Nebenniere anregen soll. Hierdurch wird auch die Ausschüttung von Melanotropin gesteigert, ein Hormon das dazu führt, dass die Haut hübsch braun wird. Die Patienten sehen dadurch aus, als kämen sie gerade aus den Ferien in südlichen Gefilden. Die Betroffenen leiden unter Phasen von plötzlichem Blutdruckabfall, Schwächegefühlen, unklaren Gelenk- und Muskelschmerzen, bei Frauen kommt es meist zum Verlust der Körperbehaarung und Ausbleiben der Regelblutung. Durch Unterzuckerung entstehen Gewichtsverlust, erhöhter Puls und Schwitzen. Außerdem Unterbauchbeschwerden, Übelkeit, Erbrechen, Appetitlosigkeit, Durchfall und Blutzellbildungsstörungen. Im psychischen Bereich, um den es hier ja geht, findet man schnelle Erschöpfbarkeit, Lustlosigkeit, Rückgang der Libido, Reizbarkeit oder Depressionen.
Auch die Bauspeicheldrüse ist ein Hormonlieferant, dessen Fehlfunktion psychische Entgleisungen verursachen kann. Zucker (Glukose) ist der Haupt-Energielieferant für Zellen, insbesondere aber für das Gehirn, daher ist ein gleichbleibender Blutzuckerspiegel wichtig. Insulin senkt den Blutzuckerspiegel durch Umwandlung von Kohlenhydrate in Körperfett und Glucagon hebt den Blutzuckerspiegel, indem es diesen Prozess umkehrt. Unterzuckerung entsteht durch zuviel Insulin z.B. infolge eines hormonaktiven Tumors der Bauchspeicheldrüse (Insulinom). Typische körperliche Symptome sind z.B. Hungergefühl, Herzrasen, Schwindel, Kopfschmerzen, später dann Müdigkeit, Sehstörungen und schließlich Bewusstseinsverlust. Psychisch zeigen sich diese Hypoglykämie zunächst über kompensatorische Sympathikus-Aktivierung, die Unruhe und Ängstlichkeit hervorruft. Durch den akuten Energiemangel im Gehirn folgen dann Konzentrationsdefizite, Sprachstörungen, atypisches Verhalten und manchmal auch delirante Zustände mit Verwirrtheit. Dagegen verursacht eine Überzuckerung (Hyperglykämie) anfangs kaum Beschwerden, typisch ist nur ständiger Durst mit häufigem Urinieren und typischer Acetongeruch aus dem Mund. Langfristig schädigt der hohe Blutzuckerspiegel aber die Gefäßwände, wenn er medikamentös nicht richtig eingestellt wurde. Es entstehen dann über die Jahre hinweg diabetische Durchblutungsstörungen in Netzhaut, Nieren, Füßen und ZNS mit der Folge eines allmählichen Abbaus geistiger Funktionen.
Wenn das Herz weint
Zum Funktionieren braucht das Gehirn Blut, bei angestrengtem Nachdenken verbraucht unser Gehirn rund 20% des Sauerstoffs und etwa 25% der Glukose im Blut. Von daher ist verständlich, dass alle Erkrankungen des Herz-Kreislaufsystems sofort massive Auswirkungen auf die Psyche haben. Kreislauf-Dysregulation bedeutet, dass Herzschlag und Blutdruck sich nicht automatisch an die jeweiligen Erfordernisse anpassen. Zu niedrige wie auch zu hohe Blutdrücke führen leicht zu unspezifischen Symptomen wie z.B. Schwindel, Ohrensausen, Zittern, Schwäche, Gang- und Stand-Unsicherheit bis hin zur Ohnmacht. Psychisch finden sich hier Konzentrations-, Leistungs- und Bewusstseinsstörungen bis hin zu Benommenheit oder Ohnmacht. Abfallender Blutdruck mit eintretendem Schwindel führt kompensatorisch meist rasch zu Herzrasen, da der Körper versucht den Mangel auszugleichen. Nicht selten wird dieses Zusammenspiel von Schwindelgefühlen und nachfolgendem Herzrasen vom Betroffenen als Angst- oder Panikanfall interpretiert und die Patienten werden zum Psychologen geschickt, obwohl sie eigentlich zum Kardiologen gehören.
Es gibt auf der einen Seite eine Vielzahl von kardiovaskulären Erkrankungen mit Herzschwäche, die solche Probleme bedingen. Außerdem gibt es hier Störungen durch übermäßig starke Menstruation, Eisenmangel, Krebserkrankungen und Stoffwechselstörungen, die zur Blutarmut führen. Eine solche Anämie ist bedingt durch die Verminderung der Anzahl der roten Blutkörperchen oder der Sauerstoff-Transportkapazität des Blutes. Folge ist eine Minderversorgung des Körpers mit Sauerstoff, die sich zunächst oft nur bei körperlicher oder geistiger Anstrengung bemerkbar macht, bei einigen Erkrankungen dann aber stetig schlimmer werden kann. Typische körperliche Symptome sind Anfälle von beschleunigter Atmung Herzrasen zur Kompensation des Sauerstoffdefizits, die oft subjektiv als Gefühl innerer Unruhe interpretiert werden. Körperlich kommt es zum Leistungsabfall mit schneller Ermüdbarkeit. Auffällig sind die blasse, trockene Haut, eine Neigung zu häufigen Kopfschmerzen, Ohrgeräusche (Tinnitus), Übelkeit und häufige Schwindelgefühle mit Schwarzwerden vor den Augen. Psychisch werden vor allem massive Konzentrations- und Denkstörungen berichtet. In das Spektrum dieser Erkrankungen gehört auch die Porphyrie aus dem Fallbeispiel am Anfang dieses Artikels, bei der die Blutbildung gestört ist. Eine weitere seltene Sonderform von psychischen Störungen durch Veränderungen des Blutbildes ist die „Megaloblastic Madness“. Megaloblasten sind übergroße kernhaltige Vorstufen von roten Blutkörperchen. Sie entstehen insbesondere durch Vitamin-B12-Mangel und führen unter anderem zur Blutarmut mit teils schwerer psychiatrischer Symptomatik.
Psychische Störungen, die man schlucken kann
Blut besteht zu rund 90% aus Wasser, das ständig ausgeschieden wird, um Giftstoffe aus dem Körper heraus zu schwemmen. Um jeden Tag wieder korrekt funktionieren zu können, benötigt unser Körper daher Flüssigkeit und Nährstoffe. Mangelzustände an beidem sind nicht nur mit körperlichen Fehlfunktionen verbunden, auch die Psyche macht nicht mehr mit. Ursachen sind zum Beispiel starkes Schwitzen bei Sport oder Fieber, übermäßige Wasserausscheidung z.B. bei starker Aufregung oder bei Magen-Darm-Erkrankungen. Besonders typisch ist das verminderte Durstempfinden im Alter. Den Volumenverlust durch Flüssigkeitsmangel versucht das Herz zunächst durch Puls- und Blutdrucksteigerung auszugleichen, was mitunter auch hier subjektiv als nervöse Unruhe oder sogar Angst eingestuft wird. Später kommt es zu Schwächegefühl, Kopfschmerzen Schwindel, Muskelkrämpfen und bei zunehmendem Durst sogar zu Kollaps und Tod. Psychisch zeigen sich mit zunehmender Dehydration zunächst Konzentrations- und Merkfähigkeitsstörungen, später dann Bewusstseinstrübung und Verwirrtheit. Insbesondere bei älteren Menschen, die zu wenig trinken, können Phasen von erhöhter Vergesslichkeit bis hin zu Zuständen, die einer Demenz ähneln, einzig und alleine durch Flüssigkeitsmangel verursacht worden sein. Da Menschen nicht nur Wasser trinken, sei hier noch angesprochen, dass Alkohol nicht einfach nur betrunken machen muss. Einige Menschen bekommen hierdurch eine Alkoholpsychose mit visuellen oder akustischen Halluzinationen, sie leiden dann meist auch unter Wahnideen wie dem bekannten Eifersuchtswahn der Alkoholiker. Hinzu kommen abnorme Affekte wie z.B. intensive Angstzustände.
Dass gerade Hunger zunächst Euphorie, dann Reizbarkeit und später Apathie verursacht, dürfte jedem klar, der schon einmal ernsthaft versucht hat durch eingeschränkte Nahrungszufuhr abzunehmen. Kohlenhydrate stellen neben Fett und Eiweiß die wichtigste Nahrungsquelle dar. Hierzu gehören Zucker, aber auch Stärke (z.B. aus Kartoffeln). Insbesondere die Energieversorgung des Gehirns ist von Kohlenhydraten in Form von Glukose abhängig, das Gehirn belohnt uns daher für das Essen aller süß schmeckenden Nahrungsmittel. Süßigkeiten erhöhen im Gehirn die Ausschüttung von Serotonin und machen kurzfristig glücklich; Naschen kann daher süchtig machen. Ein Mangel an Kohlenhydraten erzeugt Konzentrationsstörungen, mürrische Stimmung, Reizbarkeit und Depressivität.
Es kommt aber nicht nur auf die Menge an Nahrungsmittel an, die wir zu uns nehmen. Entscheidend ist unter anderem auch, ob Vitamine, Elektrolyte und Spurenelemente darin enthalten sind. Zum Beispiel führt mangelnde Aufnahme von Kalzium oder erhöhter Verbrauch in der Schwangerschaft und bei stillenden Müttern zu einem Kalziummangel. Bei leichtem Mangel findet man nur trockene Haut, Ekzeme, vermehrter Haarausfall und Verdauungsstörungen. Bei erheblichem Mangel treten dann Krämpfe, Kribbel- oder Taubheitsgefühle und verlangsamter Herzschlag auf. Parallel kommt es durch den Mangel an Kalzium zu Depressionen, Angstzustände und bei langem, schwerem Mangel sogar zu Halluzinationen und psychoseartige Symptomen.
Hypovitaminosen sind Krankheiten durch Vitamin-Mangel infolge von Unter- oder einseitiger Ernährung oder durch Störungen der Aufnahme und Verarbeitung. Abgesehen von körperlichen Symptomen durch Vitaminmangel wie z.B. Sehstörungen, trockener Haut, Blutarmut, Verdauungsbeschwerden, Störungen des Nervensystems oder erhöhter Infektanfälligkeit kann es auch zu psychischen Folgen kommen. Das Fehlen von Vitamin B2, B6, B12 führt z.B. zu Müdigkeit, Abgeschlagenheit, Konzentrationsdefiziten und mangelnder Belastbarkeit. Vitamin-B3-Mangel kann sogar zu Verwirrtheitszuständen führen und ein Vitamin-C-Defizit zu Depressionen und Persönlichkeitsveränderungen. In dem Versuch nur ja keinen Vitaminmangel zu haben treiben manche Menschen aber den Teufel mit dem Beelzebub aus, indem sie nun zuviele hochdosierte Vitaminpräparate zu sich nehmen. Hierdurch kann es zur Hypervitaminose kommen. Symptome treten überwiegend bei fettlöslichen Vitaminen auf, insbesondere Vitamin-A und D, da diese nicht wie die wasserlöslichen Vitamine kurzfristig wieder über die Niere ausgeschieden werden können. Trotz der scheinbar so gesunden Ernährung leiden die Betroffenen z.B. unter häufigen Kopfschmerzen, Übelkeit, Schwindel, Doppelbilder, Haarausfall, Gelenkschmerzen. Im psychischen Bereich werden oft unklare Druckgefühle im Kopf, Wahrnehmungsstörungen, Konzentrationsdefizite, verminderte Belastbarkeit und Lethargie geschildert.
Manchmal entstehen psychische Störungen aber auch durch Nahrungsmittelintoleranz. Bekannt sind Allergien z.B. gegen die in allen Milchprodukten enthaltene Lactose oder die Gluten-Unverträglichkeit (Zöliakie), das in Weizen, Roggen und Hafer enthalten ist. Weniger bekannt ist die Histamin-Intoleranz. Histamin ist in vielen bakteriell-fermentierten Nahrungsmitteln enthalten, z.B. in geräuchertem Fleisch und Fisch, gereiftem Käse, Sauerkraut, Hefe, Bier und Rotwein. Die Betroffenen leiden an einem Mangel an einem Enzym (Diaminoxidase), das Histamin abbaut. Die Symptome ähneln der Seekrankheit. Es kommt zu Übelkeit, Erbrechen, Durchfall, Herzrasen, Herzrhythmusstörungen, Hautrötungen, juckenden Haut-Quaddeln, Kopfschmerzen, Schwindel oder asthmatische Atembeschwerden. Im psychischen Bereich dominieren an den Folgetagen nach Aufnahme entsprechender Nahrungsmittel Konzentrationsstörungen, Erschöpfungsgefühle und Abgeschlagenheit.
Blutuntersuchung statt Couch
„Cogito ergo sum“ sagte René Descartes vor über 400 Jahren und schuf damit die Zweiteilung von Körper und Seele. Seitdem sind Medizin und Psychologie getrennte Wissenschaften, die oft nur schwer unter einen Hut zu bringen sind. Somatopsychologie ist die Querschnittmenge, die beide Disziplinen zur Vereinigung zwingt. Leider wird das Fach an kaum einer Universität wirklich gelehrt, nach Kenntnis des Autors gibt es lediglich in Berlin einen halben Lehrstuhl hierfür. In der Psychotherapie-Ausbildung werden erst seit einigen Jahren auch Kenntnisse über organische Ursachen psychischer Störungen verlangt. Aller Wahrscheinlichkeit nach gelangen jedes Jahr mehrere Tausend Patienten auf die Couch der Psychoanalytiker oder in die Sprechzimmer von Verhaltenstherapeuten, die dort gar nicht hingehören.